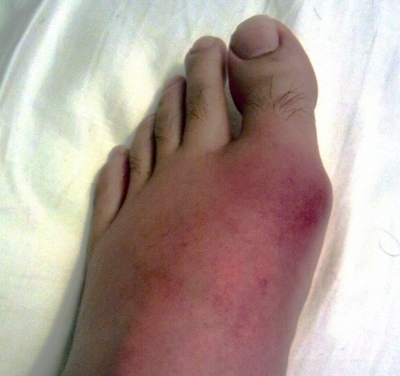
痛風になった場合、または、いつ痛風になってもおかしくない高尿酸血症の場合、どういう治療をするのか気になりますよね?
痛かったら嫌だし、薬漬けになったら副作用が心配だし、何より、治療により生活や仕事にどんな制約がかかるのかが不安なところだと思います。
今回は、痛風、高尿酸血症に対して病院で行う治療方針について解説していきます。
痛風にはまだなっていないけど、尿酸値が高い人は、どんな治療をするのか知識として頭の隅にでも置いてもらえればと思います。
↓尿酸値が気になる人に向けた記事を他にも書いてます
痛風や、尿酸値が気になる人への記事をまとめました
痛風は治療方針を決めるガイドラインが用意されている
こんにちは、管理人のてつやです。
痛風の治療方針の基準となるものに、日本痛風・核酸代謝学会が作成した『高尿酸血症・痛風のガイドライン』というものがあります。
患者さんの痛風の症状や血清尿酸値を元に、このガイドラインに沿って治療方針が決定されるわけです。
その治療方針を決める項目は以下の4つ。
- 痛風発作、痛風結節の症状があるか、ないか
- 血清尿酸値が8.0.mg/dl未満か8.0.mg/dl以上か
- 血清尿酸値が9.0.mg/dl未満か9.0.mg/dl以上か
- 合併症を併発しているか、いないか
これら4つの項目を元に、次に示すガイドラインのフローから治療方針を決定。
ただし、患者さんの現在の状態、症状、体質などを医師がヒアリングした結果、必ずしもフロー通りの治療となるとは限りません。
この場合は、医師の判断により臨機応変に治療方針を変更することになります。
高尿酸血症・痛風の治療ガイドライン
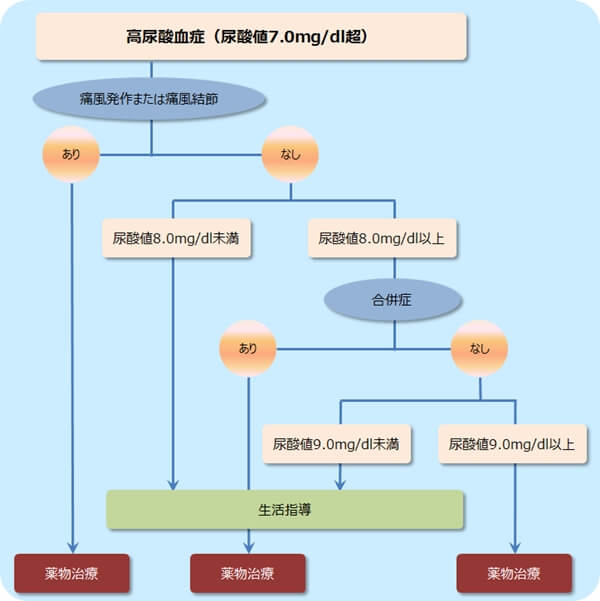
上の図は、日本痛風・核酸代謝学会『高尿酸血症・痛風の治療ガイドライン 第2版』(メディカルレビュー社)を元に作成。
このガイドラインを見る限り、尿酸値が7.0mg/dl以上だけどまだ痛風発作を発症していない人、いわゆる『無症候性高尿酸血症期』の状態の人も、薬物治療とまではいかなくても生活指導による改善が必要だということがわかると思います。
つまり、今はまだ痛風発作が発症していないけれど、このまま放置すると痛風になる恐れがあるので、今のうちに予防しましょうということですね。
また、痛風発作または、痛風結節の症状がある場合は、一発アウトで薬物治療となります。
合併症を併発している場合や、尿酸値が9.0mg/dl以上と高い場合は、早急な対策が必要となるため、これも薬物による治療となることがほぼ決定です。
薬物治療は二段階にわけて治療する
薬物治療となった場合には、二段階に分かれて治療します。
第一段階:痛風発作の治療
すでに痛風発作を発症している場合は、激痛を和らげる応急処置的な治療がほどこされます。
激痛を和らげるために、薬が使われますが、痛風発作を発症していなくても前兆があれば、同様に薬による治療となります。
痛風発作が発症していない場合や、医師が薬物治療が不要と判断した場合は、この段階での治療はありません。
コルヒチン
痛風にかかったことがある人には有名な薬です。
痛風になるかも?という前兆症状の時に、服用すると痛風発作を抑えることができます。
非ステロイド系抗炎症薬
消炎鎮痛剤とも呼ばれるもので、痛風発作の発症により、激しい痛みや患部におきた炎症、腫れを改善する効果があります。
非ステロイド系抗炎症薬は、痛風発作の激痛を抑える目的で開発されたもので、痛みがかなりひどい時の『極期』と、痛みが多少治まった『軽減期』に使い分けて服用します。
極期には短期間で大量に服用することで、激しい痛みを抑えることができます。
薬の主成分としては、以下のものがあり、それぞれ副作用があるので、医師と相談しながら服用することになります。
| 主成分名 | 副作用 |
|---|---|
| ナプロキセン | 吐き気、嘔吐、胃痛、食欲不振、下痢、便秘、発疹、口内炎、かゆみなど |
| インドメタシン | 吐き気、嘔吐、胃炎、食欲不振、下痢、頭痛、めまい、むくみ、発疹、口内炎、かゆみなど |
| オキサプロジン | 胃痛、発疹など |
| プラノプロフェン | 吐き気、嘔吐、胃痛、胃の不快感、食欲不振、下痢、発疹、むくみなど |
ぱっと見ただけでも、ほとんどの主成分で、胃痛や胃炎、下痢などの副作用が心配されます。
従って、過去に胃や十二指腸潰瘍などの病気になったことがある人は、これらの非ステロイド系抗炎症薬は服用できないため、医師と相談して、他の薬にきりかえることで痛みを抑える治療を行います。
第二段階:尿酸値をさげる治療
痛風発作の痛みが取れた時に、ようやく本格的な薬による治療に進みます。
この段階では、尿酸値をさげる薬が中心となる治療です。
尿酸降下薬
尿酸値を下げて、コントロールすることができる薬です。
非ステロイド系抗炎症薬で痛みや炎症をやわらげることができたら、尿酸値を下げる薬を使って本格的な治療にはいります。
この段階では、尿酸値が上がる原因が、『尿酸産生過剰型』か『尿酸排泄低下型』かを検査します。
尿酸産生過剰型は、肝臓で尿酸が過剰に作られることが原因であり、尿酸排泄低下型は体内の尿酸の排泄がうまくできていないことが原因です。
尿酸産生過剰型か、尿酸排泄低下型かで服用する薬が違ってくるので、尿酸値が上がる原因の型を調べる必要があるわけです。
もし、尿酸産生過剰型のタイプだった場合は、尿酸の産生を抑える薬を、尿酸排泄低下型のタイプだった場合は、尿酸の排泄を促進する薬が処方されます。
尿酸の産生を抑える薬(尿酸生成抑制薬)は、肝臓で尿酸産生時に働く酵素の作用を抑えて尿酸を作らせない効果があり、尿酸の排泄を促進する薬(尿酸排泄促進薬)は、腎臓の尿細管に働きかけて、尿酸を排泄するように促す効果があります。
タイプ別の主成分名と副作用については、次の通り。
| 主成分名 | 副作用 |
|---|---|
| アロプリノール | 皮膚粘膜眼症候群、中毒性表皮壊死症、剥脱性皮膚炎、ショック、アナフィラキシー様症状、冷汗、顔面蒼白、手足の冷え・しびれ、じんま疹、食欲不振、吐き気、発熱、発疹、かゆみ、血尿、むくみ、吐き気など |
| フェブキソスタット | 肝障害、過敏症など |
| 主成分名 | 副作用 |
|---|---|
| ブロベネシド | 溶血性貧血、再生不良性貧血、アナフィラキシー様反応、肝壊死、ネフローゼ症候群など |
| ブコローム | 皮膚粘膜眼症候群、中毒性表皮壊死症など |
| ベンズブロマロン | 重篤な肝障害など |
尿酸値を下げる薬は、この表を見てもわかる通り副作用が多いので、服用による身体への影響は慎重に観察する必要があります。
尿酸値を下げる段階の治療では、短期間で尿酸値をさげることはしません。
痛風発作は尿酸値が急激に上昇したり、下降したりすると発症しやすくなるので、一気にさげると痛風発作が発症する危険性があるためです。
治療の進め方としては、最初は少量の薬を服用していき、経過観察しながら服用する量を増やしていく。
期間としては、3ヶ月から6ヶ月をめどに、尿酸値が6.0mg/dl程度までを目標に下げていきます。
その他治療に使われる薬
その他として、尿PH値をアルカリ性に傾けて尿酸の排泄を促す尿アルカリ化薬を使った治療をする場合もあります。
痛風を完治させるためには、長い期間の治療が必要
ここまで書いたように、痛風や高尿酸血症での薬による治療は段階を経て、長い期間で尿酸値を下げていきます。
第一段階の痛みをやわらげる薬を服用することで、痛みはほとんど解消されます。
その痛みが取れてようやく、本格的に尿酸値を下げる治療に移るわけですが、第一段階の痛みが取れた時に、その後の治療をやめる人がかなり多いそうです。
痛みがなくなったことで、治ったと自己判断するのか、治療を続けるのが面倒くさいと思うのかはわかりません。
ですが、肝心の尿酸値を下げる治療を放置すると、結局、痛風発作を繰り返すばかりで完治することは非常に難しくなります。
そうなると、痛風発作が慢性的に繰り返され、足や手の節や関節などに尿酸の結晶が固まる痛風結節ができたり、尿路結石や腎障害などの怖い合併症を引き起こす確率が高くなります。
痛風発作の激痛を二度と味わないで済むように、痛風が起きた人も、まだ起きていない人も、尿酸値を下げる治療は最後まで受けて、完治を目指しましょう!
【尿酸値が気になる人へのおすすめ】
尿酸値が7を超えた方に!管理人が実際に飲んでみたサプリの結果を公開